L'arthrose est un groupe diversifié et nombreux de maladies qui diffèrent étiologiquement (c'est-à-dire en raison de leur développement), mais conduisent à des changements similaires et à des manifestations cliniques similaires. Auparavant, on croyait que l'arthrose était une lésion exclusivement du cartilage articulaire, mais il est désormais prouvé que tous les composants de l'articulation sont impliqués dans le processus pathologique de l'arthrose, y compris la membrane synoviale, les ligaments, les capsules, les muscles périarticulaires, c'est-à-dire les tissus mous de l'articulation. L’arthrose est la maladie articulaire la plus fréquente et la pathologie rhumatologique la plus fréquente. Par ailleurs, les douleurs de rythme mécanique (abordées ci-dessous), caractéristiques de l'arthrose, sont l'une des principales raisons pour lesquelles les patients se tournent vers des spécialistes de premier recours (thérapeutes, médecins généralistes). Selon les statistiques les plus conservatrices, environ 15 % de la population mondiale souffre d'arthrose. De plus, au cours des 20 dernières années, le nombre de patients souffrant d'arthrose a presque doublé, ce qui est associé à une augmentation de l'espérance de vie et à une propagation colossale de l'obésité. Le plus souvent, l’arthrose touche les genoux, les hanches, les articulations des mains et la colonne vertébrale.
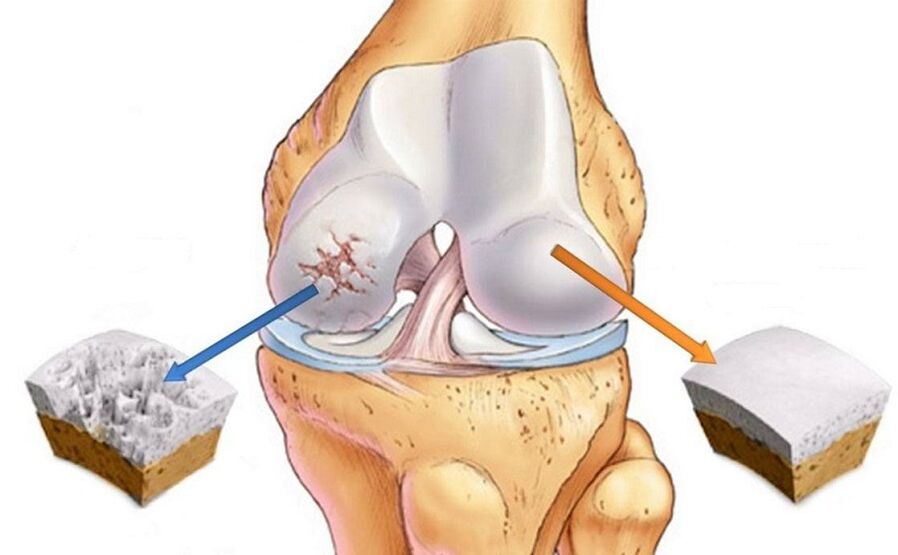
Quel est le nom correct de la maladie ?
Sur Internet, vous pouvez trouver plusieurs noms pour cette maladie : arthrose, arthrose, arthrose et quelques autres. Quelle est la différence ? Une mauvaise compréhension de nombreux mécanismes de développement de la maladie (pathogenèse) a conduit au fait que la même maladie est aujourd'hui appelée arthrose ou arthrose. Initialement, la maladie était appelée arthrose, qui mettait l’accent sur des modifications dégénératives primaires des articulations. Les premières théories sur les processus pathologiques se produisant au cours de l'arthrose sont nées dans les années 70 et 80 du siècle dernier. Les données de cette époque indiquaient que les cellules du tissu cartilagineux - les chondrocytes - avaient une activité biologique très faible et ne pouvaient donc pas répondre à divers dommages par une réaction inflammatoire. Cependant, il est aujourd’hui prouvé que dans l’arthrose, c’est principalement l’inflammation de l’articulation qui se produit, c’est pourquoi le terme d’arthrose est plus acceptable à l’heure actuelle (le suffixe « IT » indique simplement la présence d’une inflammation). L’inflammation dans l’arthrose est non infectieuse, c’est-à-dire aseptique. En relation avec de nouvelles données, il est plus correct d'appeler la maladie arthrose, et l'arthrose restera un concept courant décrivant les modifications finales du cartilage dans cette maladie.
Formes de la maladie
Les principales formes d’arthrose sont les suivantes :
- primaire ou idiopathique, c'est-à-dire apparaissant dans une articulation initialement inchangée. Les raisons de son apparition restent souvent floues.
- secondaire, lorsque la lésion survient dans le contexte de diverses maladies ou affections.
Si un groupe d'articulations est touché, nous parlons alors d'arthrose locale (par exemple, une lésion des articulations du genou est une gonarthrose). Si au moins 3 groupes articulaires sont touchés, la maladie se généralise (arthrose généralisée primaire). L'arthrose primaire survient le plus souvent chez les personnes d'âge moyen et plus âgées, l'arthrose idiopathique chez les enfants est très rare.
Les principales maladies et affections contre lesquelles les symptômes de l'arthrose peuvent apparaître, c'est-à-dire les causes de l'arthrose, sont énumérées ci-dessous dans la classification :
- arthrose post-traumatique, c'est-à-dire survenant après des blessures et des lésions des articulations,
- diverses maladies congénitales et acquises (par exemple, maladie de Perthes, syndrome d'hypermobilité et autres),
- pathologie endocrinologique (diabète sucré, lésions de la thyroïde et des glandes parathyroïdes),
- maladie des dépôts de calcium,
- dommages au système nerveux (neuropathie),
- d'autres maladies rhumatismales.
Dans la Classification internationale des maladies, 10e révision (CIM-10), l'arthrose est désignée par la lettre M. (M.15-19) et comprend l'arthrose primaire généralisée, la coxarthrose (lésions des articulations de la hanche), la gonarthrose (arthrose des articulations du genou, arthrose fémoro-patellaire), l'arthrose de la première articulation carpométacarpienne et autres arthroses.
Facteurs de risque de développer une arthrose
Classiquement, tous les facteurs de risque d'arthrose peuvent être divisés en 3 groupes : systémiques, locaux (locals) et externes.
Facteurs de risque systémiques :
- Âge.
- Sol.
- Course.
- Prédisposition génétique aux maladies articulaires.
- Densité minérale osseuse.
Locale:
- Dommages antérieurs à l’articulation.
- Faiblesse musculaire.
- Axe articulaire incorrect.
- Syndrome d'hypermobilité.
Externe:
- Surpoids, obésité.
- Sollicitation excessive des articulations.
- Charges sportives.
- Certains métiers, type d'activité.
Symptômes de l'arthrose
Le tableau clinique de la maladie dépend de l'articulation ou du groupe d'articulations impliqué dans le processus pathologique. Le plus souvent, les articulations soumises à une charge excessive ou importante (genoux, hanches, mains, colonne vertébrale) sont touchées. Les lésions des articulations du genou et de la hanche (gonarthrose et coxarthrose, respectivement) sont l'une des principales causes d'invalidité chez les patients, c'est pourquoi un diagnostic et un traitement rapides de la maladie sont des priorités absolues. En général, les symptômes de l'arthrose peuvent être divisés en 3 groupes : douleur, crépitation et augmentation du volume des articulations.
La douleur est le principal symptôme de l’arthrose. Il n'y a pas de terminaisons nerveuses dans le cartilage lui-même, donc toute douleur est associée à des lésions de l'os adjacent, de la membrane synoviale et des tissus mous entourant l'articulation, qui sont à l'origine de la douleur. De plus, la perception de la douleur par le patient (anxiété excessive, seuil de douleur faible) joue également un rôle. Les douleurs articulaires dues à l’arthrose sont qualifiées de mécaniques. Le rythme mécanique de la douleur se caractérise par une augmentation de la douleur liée au mouvement et à la charge, et une diminution de la douleur au repos. Des raideurs matinales peuvent également survenir, mais ne durent généralement pas plus de 30 minutes. Le « phénomène gel » est également assez caractéristique : après le repos, le patient met un certain temps à se disperser. Parfois, une composante inflammatoire s’ajoute au rythme mécanique de la douleur. L'ajout d'une composante inflammatoire à la douleur est indiqué par une augmentation de la douleur sans raison apparente, l'apparition de douleurs nocturnes, un gonflement et une exacerbation de la maladie. Parfois, les patients se plaignent de changements dans l'intensité de la douleur en fonction des conditions météorologiques et des changements de pression atmosphérique.
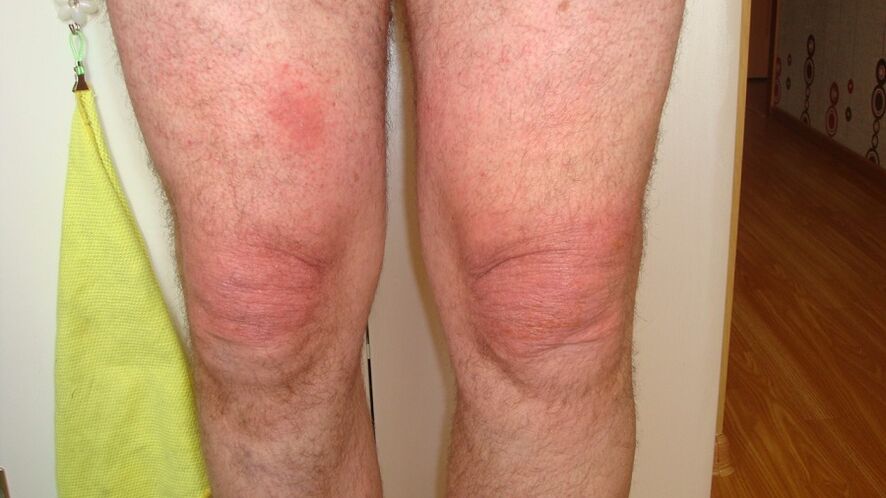
La crépitation est une variété de craquements, de craquements et de fissures dans les articulations qui se produisent pendant le mouvement.
Gonflement et hypertrophie des articulations. L'articulation peut augmenter de taille en raison d'un gonflement et d'une inflammation active avec épanchement dans la cavité articulaire (synovite) et en raison des ostéophytes. Les ostéophytes sont particulièrement caractéristiques des articulations des mains (nœuds d'Heberden et de Bouchard).
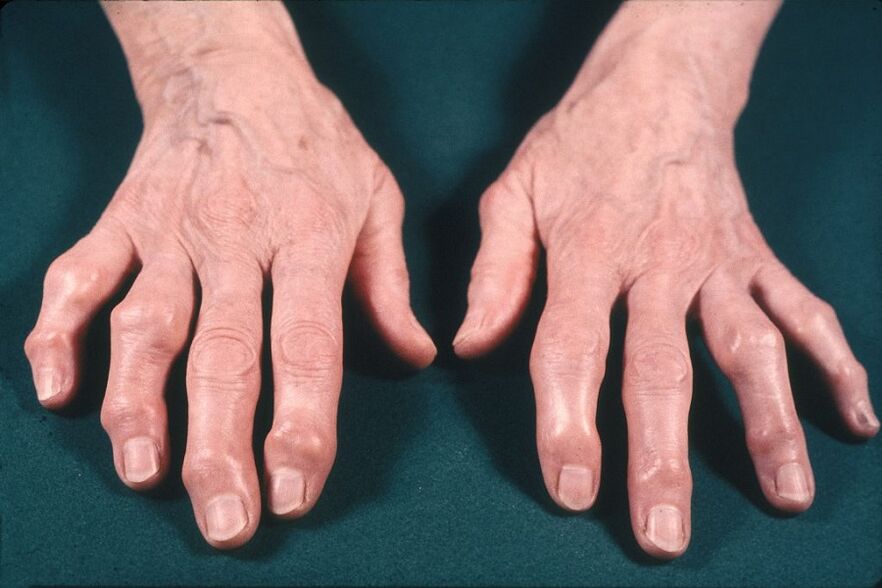
Les dommages aux organes internes ne sont pas observés dans l'arthrose, ce qui distingue la véritable arthrose de l'arthrite.
Diagnostic de l'arthrose
Il n'existe pas de tests spécifiques ni d'indicateurs de laboratoire pour diagnostiquer l'arthrose des articulations. Cependant, lors de votre première visite, le médecin vous demandera de subir un examen complet afin de différencier l'arthrose des autres maladies articulaires afin d'identifier la maladie au plus vite. De plus, une recherche diagnostique est importante pour identifier les maladies concomitantes et pour ajuster le traitement. Ainsi, en général, le diagnostic de l’arthrose ressemble à ceci :
- tests cliniques généraux (analyses générales de sang et d'urine),
- facteur rhumatoïde,
- protéine C-réactive,
- ACDC,
- test sanguin biochimique.
- En présence d’épanchement articulaire, une analyse du liquide articulaire est recommandée.
Cependant, la méthode la plus fiable pour diagnostiquer l'arthrose reste l'examen radiologique (TDM, IRM). La classification des modifications de l'arthrose est présentée ci-dessous (stades radiologiques de l'arthrose) :
- Étape 0 – aucun changement ;
- Stade 1 – signes douteux ;
- Stade 2 – modifications minimes sous la forme d'un léger rétrécissement de l'espace articulaire, d'ostéophytes isolés ;
- Stade 3 – rétrécissement important de l'espace articulaire, multiples ostéophytes ;
- Stade 4 – l’espace articulaire n’est pas visible (ankylose).
Lors du diagnostic précoce de l'arthrose, il est préférable d'utiliser le diagnostic IRM. Il ne faut pas oublier qu’il n’y a pas toujours de lien entre les modifications articulaires visibles sur les radiographies et les symptômes. Des symptômes graves apparaissent déjà à des stades ultérieurs, lorsque le traitement médicamenteux conventionnel est inefficace.
Le diagnostic différentiel de l'arthrose doit être réalisé avec les maladies suivantes : polyarthrite rhumatoïde, arthrite réactive, arthrite goutteuse, spondylarthrite ankylosante, rhumatisme psoriasique, arthropathie diabétique, processus oncologiques.
Traitement de l'arthrose
Idéalement, l'arthrose devrait être traitée par un rhumatologue, mais en raison du manque de spécialistes dans de nombreuses cliniques, le traitement peut être effectué par un thérapeute, un médecin généraliste ou un médecin de famille. Le traitement de l'arthrose est l'un des principaux problèmes de la rhumatologie moderne. Lors du traitement de l'arthrose, les médecins visent non seulement à réduire la douleur et les symptômes de la maladie, mais également à améliorer la fonctionnalité de l'articulation, à prévenir une destruction supplémentaire du cartilage et l'implication d'autres articulations dans le processus. En outre, les patients se demandent souvent si et comment l’arthrose peut être complètement guérie. Malheureusement, à l’heure actuelle, il n’existe aucun médicament capable de restaurer complètement et/ou de reconstituer de manière fiable le cartilage perdu. Cependant, des médicaments efficaces contre l'arthrose, capables de restaurer le cartilage endommagé, sont actuellement activement développés.
Toutes les méthodes de traitement de l'arthrose sont divisées en médicaments, non médicamenteux et chirurgicaux.
Le traitement de l'arthrose est un travail conjoint (!) du médecin et du patient. Sans correction du mode de vie, sans activité physique et sans élimination des facteurs de risque, tous les efforts sont réduits à presque zéro. Toutes les mesures de traitement doivent commencer par l’éducation du patient. Il est nécessaire d'informer le patient de l'importance d'une correction du mode de vie pour obtenir des résultats dans le traitement de l'arthrose et de lui donner des recommandations claires.
La perte de poids est un élément essentiel du traitement de l’arthrose. Cela est dû au fait que, d'une part, avec l'augmentation du poids, la charge sur l'articulation augmente également, et d'autre part, le tissu adipeux entourant l'articulation est un tissu plutôt agressif et ne maintient que l'inflammation dans l'articulation.
L'activité physique contribuera à réduire la douleur chez les patients à long terme, ce qui contribuera à restaurer les articulations souffrant d'arthrose. Idéalement, un ensemble d'exercices devrait être élaboré individuellement par un médecin physiothérapeute, en tenant compte des indications, des caractéristiques de la maladie et des contre-indications à la réalisation de certains exercices. Dans le traitement de l'arthrose, ce qui compte n'est pas tant l'intensité des charges effectuées, mais leur régularité (au moins 3 à 4 fois par semaine).
Divers appareils orthopédiques (semelles intérieures, genouillères, orthèses individuelles, attelles) contribuent à réduire la douleur, l'inflammation, à augmenter la fonctionnalité des articulations et à maintenir la position physiologique du membre.
La physiothérapie et l'acupuncture ont un effet instable et de courte durée, elles sont utilisées comme méthode supplémentaire et ne sont utilisées comme recommandations cliniques que dans notre pays.
Parmi les méthodes pharmacologiques, les groupes de médicaments suivants sont utilisés :
- médicaments à action rapide : analgésiques simples, anti-inflammatoires non stéroïdiens (AINS, comprimés, injections), formes locales d'AINS pour le traitement local de l'arthrose (pommade, gel, crème et autres formes), injections intra-articulaires d'hormones. Ces médicaments permettent principalement de soulager les douleurs dues à l’arthrose (analgésiques).
- médicaments à action lente (chondroprotecteurs pour le traitement de l'arthrose) : préparations de chondroïtine et de glucosamine (en monothérapie et en association), préparations d'acide hyaluronique (injections dans l'articulation). Les chondroprotecteurs sont des médicaments les plus efficaces dans les premiers stades de la maladie. L'effet des injections intra-articulaires dure de 2 à 12 mois. Les vitamines et les suppléments biologiquement actifs n'ont pas d'effet prononcé, ils doivent donc être utilisés avec parcimonie et uniquement en complément des soins de base. Le schéma thérapeutique pour chaque patient est élaboré individuellement par le médecin traitant.
Le traitement chirurgical - arthroplastie - est un dernier recours dans le traitement de l'arthrose. Le remplacement de l'endoprothèse est indiqué chez les patients présentant une douleur intense, un manque d'effet d'un traitement antérieur, en présence d'un dysfonctionnement grave des articulations touchées (c'est-à-dire des conséquences de l'arthrose), ainsi qu'en cas de lésions progressives des articulations dues à l'arthrose.
Les mesures pour prévenir l'arthrose sont les suivantes :
- lutter contre les facteurs de risque existants de développement de cette maladie,
- perte de poids obligatoire
- prévention des blessures,
- une activité physique adaptée à l’âge et au sexe,
- l'utilisation de dispositifs spéciaux pour corriger la biomécanique des articulations.






















